ユーイング肉腫
ここに記載されているすべての情報は一般的な性質のものであり、腫瘍治療は常に経験豊富な腫瘍医の手に委ねられています!
同義語
骨肉腫、PNET(原始神経外胚葉性腫瘍)、アスキン腫瘍、ユーイング-骨肉腫
英語:ユーイング肉腫
定義
その中で ユーイング肉腫 からです 骨髄 発信 骨腫瘍10歳から30歳の間で発生する可能性があります。ただし、主に15歳までの子供と若者に影響を与えます。ユーイング肉腫はそれよりも一般的ではありません 骨肉腫.
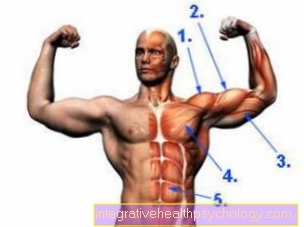
ユーイング肉腫は長い肉腫に限局しています 長骨 (大腿骨 (大腿骨)と 脛骨 (しん))、骨盤や肋骨に。しかし、原則として、体幹と四肢の骨格のすべての骨が影響を受ける可能性があり、特に 肺 可能です。
周波数
ユーイング肉腫を発症する確率は1未満:1,000,000です。研究によれば、そこに住む100万人ごとに、毎年約0.6人の新しい患者がユーイング肉腫を発症しています。
骨肉腫(約11%)や軟骨肉腫(約6%)と比較して、ユーイング肉腫は原発性悪性骨腫瘍の別の代表として3位にあります。ユーイング肉腫は主に10歳から30歳の間に発生しますが、主な症状は生後20年間(15歳)に見られました。したがって、主に成長している骨格に現れ、男子(56%)は女児よりもユーイング肉腫の方がわずかに多い。子供と青年の原発性悪性骨腫瘍を比較すると、ユーイング肉腫は2位です。子供の骨肉腫では、いわゆる骨肉腫の割合は約60%、ユーイング肉腫の割合は約25%です。 。
原因
概要のコンテキストですでに説明および提示されているように、開発の原因となっている原因 ユーイング肉腫 完全に明確にすることはできません。 しかし、家族性の骨格異常がある場合や出生時の患者以下の患者がいる場合、ユーイング肉腫がしばしば発生することがわかった 網膜芽細胞腫 (=思春期に発生する悪性網膜腫瘍)。研究により、ユーイング肉腫のいわゆる家族の腫瘍細胞に変化があることが示されています 染色体#22 示す。この変異は全患者の約95%に存在すると考えられています。
ローカリゼーション
ユーイング肉腫の最も一般的な場所は、長い管状の骨、特に脛骨と腓骨、または平らな骨にあります。それにもかかわらず、悪性骨癌として、ユーイング肉腫はすべての骨に影響を与える可能性があります。大きな骨が最も頻繁に影響を受け、小さな骨はめったに影響を受けません。長い管状の骨が影響を受けている場合、腫瘍は通常、いわゆる骨幹の領域、つまりシャフトの領域に見られます。
優先する場所:
- 大腿骨(大腿骨)の約30%
- 約12%脛骨(すね)
- 上腕骨(上腕骨)約10%
- 約9%盆地
- 約8%フィブラ(フィブラ)。
早期に発生する重度の造血器転移(次のセクションを参照)のため、軟部組織への局在も考えられます。
骨盤内の定位
ユーイング肉腫は、約5人に1人の割合で原発腫瘍(腫瘍の発生部位)として骨盤骨に限局しています。しかし、多くの場合、原発腫瘍は長い管状の骨にあります。
最初の症状は、骨盤領域の腫れ、痛み、過熱です。
足の定位
足は原発腫瘍のまれな場所です。脛骨または腓骨からの原発腫瘍が足の転移を支持することはより一般的です。
特に青年期に足の不明瞭な痛みを伴う腫れや過熱がある場合は、若年性関節炎に加えてユーイング肉腫も除外する必要があります。ここで最悪の事態を想定する必要はありません。イメージングの形で対象を絞った診断は、苦情の原因についての最初の明確さを提供することができます。
転移
上記のように、これは適用されます ユーイング肉腫 初期の血行性(=血流を介して)転移。したがって、転移も軟部組織に定着する可能性があります。これらのうち、主に 肺 影響を受けた。ただし、骨格は血流を介した転移の影響を受けることもあります。
ユーイング肉腫が早期転移性に分類されるという事実は、診断時に転移が全症例の約25%で検出できることを示す研究によって証明されています。残念ながら転移は常に発見できるとは限らないため、暗闇の割合ははるかに高くなる可能性があります。
診断
ユーイング肉腫はさまざまな症状を引き起こす可能性があります。それらは以下にリストされているはずです:
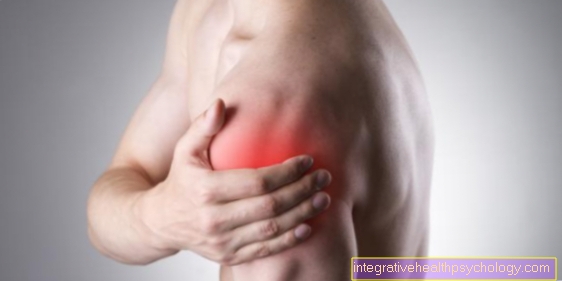
- 原因不明の痛み
- 患部の腫れ、通常は痛み
- リンパ節の腫れ
- 炎症の局所的な兆候(発赤、腫れ、過熱)
- 不要な減量
- 麻痺までの機能制限
- 事故のない骨折
- 寝汗
- 中程度の白血球増加症(=血液中の白血球数の増加)
- パフォーマンスの低下
臨床、画像診断および検査室診断により以下の基準が満たされている場合、腫瘍は十分な確率で除外されます。
- 質量の証拠はありません
または
目に見える腫れ、証明された腫瘤、または不明確な愁訴は、非腫瘍性疾患によって明確に説明され、文書化されます。
基本的な診断:
基本的に、画像診断法は基本的な診断に使用されます。これらは
X線検査
腫瘍局在化の領域におけるX線検査(少なくとも2つのレベル)
超音波検査
腫瘍の超音波検査(特に鑑別診断で軟部組織腫瘍が疑われる場合)
追加情報を取得し、異なる診断区切りを有効にするために、検査室診断(検査室値の検査)が使用されます。次の値は、このラボ診断の一部として決定されます。
- 血球数
- 鉄(腫瘍で減少するため)
- 電解質(高カルシウム血症を除外するため)
- ESR(沈降速度)
- CRP(C反応性タンパク質)
- アルカリホスファターゼ(aP)
- 骨特異的(AP)
- 酸性ホスファターゼ(sP)
- 前立腺特異抗原(PSA)
- 尿酸(HRS):細胞の回転率が高くなると増加します。血芽球症
- 総タンパク質:消費プロセスの減少
タンパク質電気泳動 - 尿の状態:パラタンパク質-骨髄腫(形質細胞腫)の証拠
- 腫瘍マーカーNSE =ユーイング肉腫のニューロン特異的エノラーゼ
特別な腫瘍診断
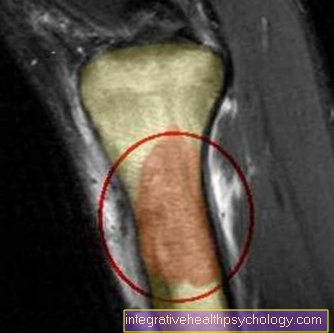
磁気共鳴画像法(MRI)
基本的な診断のコンテキストで言及されたイメージング方法に加えて、磁気共鳴断層撮影法は、個々のケースで使用できるさらなる可能性を表しています。
MRI(磁気共鳴断層撮影)を使用すると、軟組織を特にうまく表示でき、影響を受けた骨の隣接する構造(神経、血管)への腫瘍の拡大を表示できます。さらに、MRI(磁気共鳴断層撮影)を用いて腫瘍体積を推定でき、腫瘍の局所的な広がりを明らかにすることができます。
悪性骨腫瘍が疑われるとすぐに、腫瘍を有する骨全体を画像化して、転移(悪性沈着)を除外する必要があります。
コンピュータ断層撮影(CT):
(特に硬い(皮質)骨構造を示すため)
陽電子放射断層撮影(PET)
(まだ十分に有効な値ではありません)
トピックの詳細を読む: 陽電子放出断層撮影
腫瘍血管を視覚化するデジタルサブトラクション血管造影(DSA)または血管造影
骨格シンチグラフィー(三相シンチグラフィー)
生検
上記で何度か述べたように、たとえばユーイング肉腫と骨髄炎の区別は非常に難しい場合があります。症状が類似しているという事実に加えて、X線自体は常に直接的な情報を提供できるわけではありません。上記のいわゆる非侵襲的診断後も腫瘍の疑いがある場合、または腫瘍の種類と品性が不明な場合は、組織病理学的検査(=組織検査)を実施する必要があります。
オープン手続き
切開生検
いわゆる切開生検の一部として、腫瘍は部分的に外科的に露出されます。最後に、組織サンプルが採取されます(可能な場合は骨と軟組織)。切除された腫瘍組織は直接評価することができます。
切除生検(腫瘍の完全切除)
これは例外的なケースでのみ考慮されます。たとえば、小さな骨軟骨腫の悪性腫瘍(良性腫瘍から悪性腫瘍への変化)の疑いがある場合のみです。
治療
ここでの治療アプローチは通常いくつかのレベルにあります。一方では、いわゆる治療計画は通常、術前に化学療法治療を提供します(= 術前化学療法)。ユーイング肉腫を外科的に切除した後でも、放射線療法と、必要に応じて新たな化学療法による治療的フォローアップ治療が行われます。ここで骨肉腫との違いが顕著になります。ユーイング肉腫と比較して、骨肉腫は放射線感受性が低いです。
治療目標:
いわゆる治癒的(治癒的)治療アプローチは、特にユーイング肉腫が限局し、転移を示さない患者に与えられます。その間、いわゆるネオアジュバント化学療法と外科手術および放射線療法との組み合わせにより、さらなる機会が開かれます。ユーイング肉腫が肺の外側に転移する場合(=全身性腫瘍疾患;肺外転移)、治療には通常、緩和的(延命)の特徴があります(以下を参照)。
治療法:
地元:
- 術前化学療法
- 外科的治療(刺入後の広範囲または根治的切除)
- 放射線療法
全身:
抗腫瘍化学療法
- 併用療法(主に(=「最初の行」):ドキソルビシン、イホスファミド、 メトトレキサート /ロイコボリン、シスプラチン; 2行目(= "2行目"):エトポシドおよびカルボプラチン)
(プロトコルはすぐに変更される場合があります)
治療法:
- 術前および術後の積極的な多物質化学療法
- 外科的腫瘍切除または放射線単独による局所治療
- で治療を補足する 予備照射 (例えば、手術不能の腫瘍、非応答者の場合)または照射後
- とりわけ外科的方法のさらなる発展のために、多くの場合、四肢を保存する介入が可能であることを外科的治療の文脈で言及することは重要です。ただし、治療法の見通しは常に最優先事項であるため、焦点は常に根本性(=腫瘍学的質)であり、機能喪失の可能性ではありません。
- その後、化学療法を継続できます(上記を参照)。次に、いわゆる統合について説明します。
- 肺転移のある患者では、肺の部分的な除去など、肺の領域での追加の介入が必要になる場合があります。
緩和的(延命)療法:
全身性腫瘍疾患(=肺外転移)のある患者は、原発腫瘍を体幹に配置するか、原発腫瘍が手術不能であることが判明します。そのような場合、通常は緩和療法のみが可能です。このような場合、通常は生活の質の維持に重点が置かれるため、治療は痛みの緩和と機能の維持に重点が置かれます。
予報
再発が発生するかどうかは、転移の程度、術前化学療法に対する反応、および腫瘍除去の「根本的性質」に強く依存します。現在、5年生存率は約50%とされています。特に運用上の改善により、過去25年間の生存確率を改善することが可能になりました。
一次転移とともに生存率は低下します。ここでの生存率は約35%です。
回復のチャンス
他の癌と同様に、統計では平均の回復率と生存率しか示されていないため、ユーイング肉腫からの回復の可能性は、最初は個々に異なると見なされます。
腫瘍を外科的に完全に切除できれば、回復の可能性が高まります。これの前に、化学療法は腫瘍を縮小するために行われるべきです。腫瘍が外科的に除去された後、残っている腫瘍細胞を殺すために、さらなる化学療法が行われるべきです。
腫瘍を外科的に完全に取り除くことができない場合、回復の可能性ははるかに悪くなります。化学療法によるフォローアップ治療もここで行う必要があります。
手術できない腫瘍は必ず照射する必要があります。
一般に、診断時に転移がすでに存在している場合、ユーイング肉腫の治療法の見込みは低いと言えます。これは、腫瘍が広がっており、体の他の場所にも成長していることを意味します。
生存率
医学では一般的に生存率は「5年生存率」の統計値として与えられています。これは、定義された患者グループの5年後の生存者の数がパーセントで示しています。報告されているユーイング肉腫の生存率は、40%から60-70%の範囲です。これらの広い領域は、生存率がそれぞれの骨領域の寄生に依存するという事実から生じます。たとえば、腕や脚の骨に影響がある場合、5年生存率は60〜70%です。骨盤骨が影響を受けている場合、40%です。
再発のリスクはどれくらいですか?
5年生存率は平均50%です。ここでは、それが侵攻性で悪性の癌であると仮定することができます。 5年生存率は、診断されたすべてのユーイング肉腫の平均半分が死に至ると言います。
しかし、ユーイング肉腫の治療が成功してから5年経ってもそれ以上の所見が検出されない場合、がんは治癒したと言われています。
アフターケア
推奨事項:
- 1年目と2年目:
臨床検査は3ヶ月ごとに行われるべきです。原則として、局所X線検査、臨床検査、CT 胸郭 そして全身骨格シンチグラフィーが行われた。ローカルMRIは通常6か月に1回行われます。 - 3年目から5年目:
臨床検査は半年ごとに行われるべきです。原則として、局所X線検査、臨床検査、CT 胸郭 そして全身骨格シンチグラフィーが行われた。ローカルMRIは通常、年に1回実行されます。 - 6年目以降は、通常、次のことが年に1回行われます。
臨床検査と胸部のCTによるX線検査、ならびに全身骨格シンチグラフィーと局所MRI。
概要
病気(ユーイング肉腫)は、1921年のジェームズ・ユーイングによる最初の記述からその名前を得ました。これらは、変性した原始神経外胚葉細胞(=神経細胞の未熟前駆細胞)から発生する非常に悪性の腫瘍です。したがって、ユーイング肉腫は原始的で悪性の固形腫瘍に属する。
上述のように、ユーイング肉腫は主に長い管状の骨と骨盤の中央領域に影響を与えますが、上腕(上腕骨)または肋骨の苦痛も考えられるため、骨肉腫に類似しています。炎症の兆候が伴うため、骨髄炎との混同が可能です。
転移が非常に迅速に発生するため(診断時にすべての患者の約¼がすでにいわゆる娘の居留地を示しています)、横紋筋肉腫と同様に、ユーイング肉腫が軟部組織に見られます。肺は通常、転移によって最も影響を受けます。
ユーイング肉腫の発症の原因と考えられる原因はまだ不明です。しかしながら、現在行われている遺伝的要素(遺伝)や放射線療法のいずれも開発の責任を負うことができないと現在想定されている。しかし、ユーイング肉腫は、家族性の骨格異常がある場合、または患者が出生時から網膜芽細胞腫(=思春期に発生する悪性網膜腫瘍)に罹患している場合にしばしば発生することがわかった。研究によると、ユーイング肉腫のいわゆる家族の腫瘍細胞は、22番染色体に変化を示しています。この突然変異(遺伝的変化)は、全患者の約95%に存在すると想定されています。
ユーイング肉腫は、患部に腫れや痛みを引き起こす可能性があり、これも機能障害に関連している可能性があります。発熱と中等度の白血球増加症(=血中の白血球数の増加)も考えられます。たとえば骨髄炎との混同の可能性があるため(上記を参照)、診断は必ずしも容易ではなく、イメージング手順(X線検査)に加えて、生検(=組織サンプルの組織検査)が必要になる場合があります。
ここでの治療アプローチは通常いくつかのレベルにあります。一方では、いわゆる治療計画は通常、術前に化学療法治療を提供します(=術前化学療法)。ユーイング肉腫を外科的に切除した後でも、放射線療法と、必要に応じて新たな化学療法による治療的フォローアップ治療が行われます。ここで骨肉腫との違いが顕著になります。ユーイング肉腫と比較して、骨肉腫は放射線感受性が低いです。
再発(新たな腫瘍増殖)が発生するかどうかは、転移の程度、術前化学療法への反応、および腫瘍除去の「根本的性質」に大きく依存します。現在、5年生存率は約50%とされています。特に運用上の改善により、過去25年間の生存確率を改善することが可能になりました。