麻酔の導入
定義
麻酔の導入は、麻酔のために患者を準備するのに役立つプロセス、すなわち、無意識および無痛の人工的に誘発された状態を意味すると理解される。これらの準備は一定のスキームに従って行われます。麻酔導入後、麻酔が継続され、手術が終わり、患者が麻酔から覚めるまで無意識状態が維持されます。
要件
麻酔をスムーズに導入するための重要な前提条件は、麻酔科医( 麻酔科医)、通常は手術の前日に行われます。ここでは、一方で、患者は麻酔自体について、および麻酔の考えられる副作用について通知されます。
一方、麻酔科医は、麻酔の導入に役割を果たす可能性のある患者の以前の病気に関する重要な情報を受け取ります。これらには、例えば、心臓および肺の疾患が含まれる。定期的な錠剤の摂取の問題とアレルギー(特に薬物アレルギー)の問題も、教育的議論の重要な部分です。
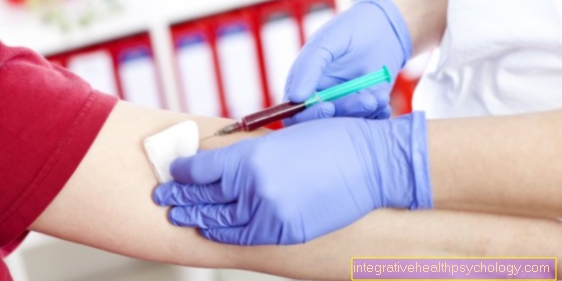
通常、手術前に凝固などのさまざまな血液値を確認するために、患者からも血液が採取されます。患者の身体診察も行われます。身体検査の一環として、たとえば、患者の身長、体重、血圧、脈拍が測定されます。さらに、心臓と肺を監視し、口腔を検査して、換気に関する潜在的な問題を事前に特定します。
会話の最後に、麻酔科医は睡眠薬を処方して、患者が静かでリラックスした夜を過ごせるようにします。手術の朝に睡眠薬を投与して、患者を落ち着かせることもできます。これらの睡眠薬は主にいわゆる ベンゾジアゼピン。このグループの頻繁に使用される代表は ミダゾラム そしてその ロラゼパム.
トピックの詳細を読む: 麻酔恐怖症/全身麻酔
麻酔導入の手順
麻酔導入の追加コースは、手術当日の手術室の隣の部屋で、決まったスケジュールに従って行われます。まず、麻酔導入に使用する機器の機能を確認します。これは通常、麻酔の訓練を受けた看護師が行います。
次に、看護師は患者の名前と生年月日を尋ねます。これは、患者が正しい人物であるかどうかを確認するために使用されます。たとえば、ファイルを混合することはできません。個人的な詳細に加えて、看護師は患者がいつ最後に何かを食べたかを尋ねます。
患者は、導入または手術中に胃の内容物が肺に入らないように絶食することが重要です。したがって、麻酔の導入を成功させるには、文書を注意深く管理し、患者に質問することが不可欠です。
バイタルサインの観察
次に、患者の血圧を測定する血圧計カフが患者の上腕に配置され、EKG電極が取り付けられます。これは患者の心臓の動作を表し、心拍数モニターが患者の脈拍を監視するために接続され、デバイスが使用されます指にクリップして血中の酸素飽和度を測定します。
デバイスはモニターに接続されています。これらすべての値(血圧、心臓の活動、脈拍、血液の酸素飽和度)は、総称していわゆるバイタルバリューと呼ばれ、手術中は常にモニターで観察できます。
静脈系へのアクセスを確立する
さらに、患者の静脈系への恒久的なアクセスを確立するために、静脈(通常は前腕)に穴が開けられます。麻酔導入中および手術中に、このアクセスを介して薬と液体を患者に投与できます。
手術の期間に応じて、これらの静脈アクセスの1つ以上が配置されます。最後に、各患者には、胃酸を中和する飲用液体が与えられます。これはいわゆる クエン酸三ナトリウム (TNC)。
この記事にも興味があるかもしれません:麻酔の段階
事前酸素化
これで部屋が暗くなり、ドアが閉まり、麻酔の実際の導入が始まります。麻酔導入の最初のステップは、いわゆる前酸素化です。マスクを患者の鼻と口の上に置き、そこから数分間純粋な酸素を吸入します。麻酔の開始時に患者の肺が短時間酸素で満たされないため、これは重要です。
このトピックにも興味があるかもしれません: 挿管麻酔
鎮痛剤の投与
これで、患者は麻酔医から静脈アクセスを通じて最初の薬を受け取ります。これはオピオイドと呼ばれる強力な鎮痛剤です。最も一般的に使用される代表はフェンタニルと スフェンタニル彼らの行動の開始と行動の持続時間のみが異なります。鎮痛剤はすでにわずかな眠気や眠気を引き起こす可能性があります。場合によっては、薬は咳をする衝動を引き起こします。
麻酔薬の投与
次に、実際の麻酔薬が注射され、麻酔、つまり無意識につながります。これにはプロポフォールがよく使用されます。これで患者はもはや独立して呼吸することができなくなり、麻酔医が呼吸を引き継ぎます。
この目的のために、事前酸素化と同様に、マスクが口と鼻の上に配置されます。これは圧力バッグに接続されており、圧力バッグを通して空気が肺に送り込まれます。
筋弛緩薬の投与
このいわゆるバッグマスク換気に問題がない場合は、3つ目の薬剤が投与され、筋肉機能をオフにします。手術中に筋肉が収縮するのを防ぐ薬は、筋弛緩薬と呼ばれます。
このグループの頻繁に使用される代表者は アタクリウム そして ロクロニウム。鎮痛剤と同様に、これらの2つの薬も、作用の開始とその持続期間が異なるため、手術の種類と持続時間に応じて、どちらがより適切な物質であるかを決定します。
筋緊張を防ぐことにより、筋弛緩剤は、一方では次のステップで行われる挿管を促進し、他方では手術自体を促進します。もちろん、患者は手術中に換気を継続する必要があります。
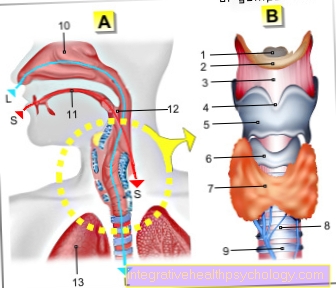
これには、喉頭マスクを使用した換気とチューブを使用した換気の2つの主要な方法があります。喉頭マスクは、プラスチックチューブと、気管の入り口の周りに配置されたインフレータブルゴムリングで構成されています。チューブは、気管に挿入されるプラスチック製のチューブです。このプロセスは挿管と呼ばれます。
喉頭マスクは使いやすく、咽頭にも優しく、一方、チューブは胃の内容物が肺に漏れるのを確実に防止します。これら2つの方法のどちらを使用して患者を換気するかは、とりわけ、手術の種類と手術時間によって異なります。
この件について詳しくは、次をご覧ください。 麻酔の種類-どこにありますか?
麻酔の継続
患者が喉頭マスクまたは挿管を使用して正常に換気されると、麻酔の導入が完了し、麻酔が継続されます。その間、無意識で痛みのない状態(麻酔)を手術中に維持する必要があります。
緊急事態では、麻酔の導入はもちろん上記のスキームから逸脱する可能性があります。たとえば、麻酔科医の議論は省略でき、他の薬物を使用して麻酔を導入することもできます。
麻酔の始まりがあるように、患者がゆっくり目覚める終わりまたは移行期間もあります。このプロセスには独自のシーケンスがあり、次の記事で詳しく説明します:麻酔転換-手順、期間およびリスク
どんな薬が使われていますか?
全身麻酔は3つの薬物グループで構成されています。最初のグループは麻酔薬で、意識を消すことになっています。これらには、例えば プロポフォール またはいくつかのガス。 2番目のグループは鎮痛剤です。ほとんどの場合、これらはフェンタニルなどの麻薬です。
最後のグループは筋弛緩薬です。これらは、換気が筋肉に対して機能する必要がないようにするために必要です。これらは サクシニルコリン または ロクロニウム。薬の正確な選択は、患者ごとに個別に調整されます。
薬はどのような順序で投与されますか?
ほとんどの麻酔導入では、気づきはまずプロポフォールまたは麻酔ガスから始まります。これは、関係者が麻酔の導入を可能な限り認識していないことを意味します。
その後、通常鎮痛剤が投与され、次に筋弛緩薬が投与されます。筋肉がリラックスしたらすぐに換気を開始する必要があります。特に気になる患者や子供は、病棟で鎮静剤を事前に投与されているため、実際の病状に気づくことはほとんどありません。
子供の特別な機能
「子供たちは小さな大人ではない」、小児科で最も有名なフレーズの1つ。子供たちは通常、手術室に入る前に鎮静剤を与えられ、恐怖を和らげます。代謝は異なる働きをし、子供たちは非常に軽いので、薬物療法は子供に非常に正確に適合させる必要があります。
子供たちはまた、換気のためのより小さなツールを必要とします。
救急隊で
救急隊、すなわち居間、路上、または救急車での麻酔導入は、常にリスクの大幅な増加と常に関連しています。患者はチームに完全に知られていない。病歴もアレルギーも評価できません。
さらに、関係者は通常冷静でなく、換気状況を著しく危険にさらす可能性があります。緊急麻酔は、代替手段がない場合にのみ行われます。強い痛みと心を落ち着かせる療法、最寄りのクリニックへの迅速な移動が推奨されます。













.jpg)