甲状腺シンチグラフィー
定義
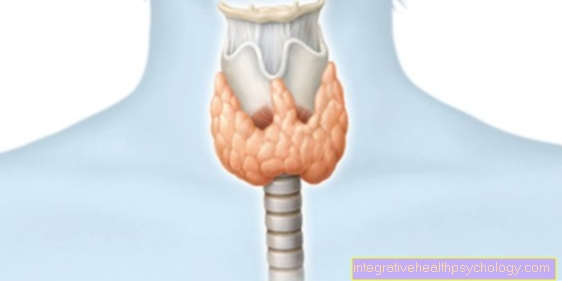
甲状腺シンチグラフィーは、臓器の機能を診断するための放射線検査(より正確には核医学)です。超音波または断面画像とは対照的に、示されているのは構造ではなく、活動、したがってホルモン産生です。これを行うには、甲状腺に蓄積し、放射性放射線を放出する物質が血液に追加されます。専用カメラで測定し、コンピューターで画像化することができます。
適応症
甲状腺シンチグラフィーは、例えば、触診検査中または超音波画像でしこりが見つかった場合に実行されます。このようにして、これらがホルモン産生であるかどうかを調べることができます。 1cmのサイズからのすべての結び目を明確にする必要があります。甲状腺機能亢進症がある場合は、活動が増加している1つ以上の領域がシンチグラフィーの原因である可能性があります。また、例えば放射性ヨウ素療法(内部からの照射による病変組織の除去)から6か月後にシンチグラフィーを実施し、治療が成功したかどうかを確認します。
橋本甲状腺炎のシンチグラフィー
甲状腺シンチグラフィーは自己免疫疾患橋本では一般的ではありません。血中の甲状腺抗体の測定は、診断に特に役立ちます。橋本病では、シンチグラフィーが甲状腺全体の活動低下を示す可能性が最も高い。
準備
甲状腺シンチグラフィーには通常、特別な準備は必要ありません。甲状腺機能に影響を与える薬を服用している人は、シンチグラフィーの結果に影響を与える可能性があるため、初診時に検査担当医師に通知する必要があります。これらには、甲状腺ホルモン(チロキシンなど)、ヨウ素錠、アミオダラオン(心臓の薬)、または甲状腺機能を阻害する薬物(カルビマゾールなど)が含まれます。必要に応じて、シンチグラフィーの数日前に中止する必要があります。場合によっては、検査は特に錠剤として摂取される甲状腺ホルモンの影響下で行われます。この準備は通常2〜4週間かけて行われ、医師はそれに応じて適切なタイミングで患者に通知します。
手順
甲状腺シンチグラフィーは、放射線診療の外来で、または放射線クリニックの甲状腺外来で行うことができます。検査のために病院に入院する必要はありません。
まず、医師は放射性物質を含む液体を通常は腕の静脈に注入します。放射性ヨウ素、またはヨウ素と同様に甲状腺に組み込まれている過テクネチウム酸塩(放射性元素:テクネチウム)などのヨウ素に類似した物質が使用されます。今、あなたは約10〜20分待つ必要があります。この間、放射性粒子は体内の血液とともに分布し、甲状腺にも到達します。ほとんどそこだけに、それらのいくつかは記録されます。これで実際の測定は、通常は前に座っている、いわゆるガンマカメラによって行われます。これにより、甲状腺から現在放射されている放射性放射線(ガンマ線)が記録されます。患者が座ることができない場合は、横になってシンチグラフィーが行われます。コンピュータ計算の助けを借りて、放射線の分布に対応する画像が作成されます。また、甲状腺によって投与および吸収される放射線の量も測定します。これがいわゆる「取り込み」です。
測定自体は約10分かかり、痛み、吐き気、またはその他の不快感を引き起こしません。結果は通常すぐに医師に提供され、彼は最初の発言をすることができます。すべての情報と次のステップが記載されたレポートがすぐに患者とかかりつけの医師に送信されます。試験終了後は帰宅できます。ただし、妊娠中または授乳中の女性や子供との接触は数時間回避する必要があります。または、身体がまだいくらかの放射線を放出しているため、少なくとも距離を保つ必要があります。しかし、これは継続的に分解され、尿中にも排泄されます。
評価/値
甲状腺のシンチグラフィーの評価は、作成された画像に基づいて最初に行われます。蝶の形をした器官のすべての領域が異なる色で表示されます。青色の色調は組織活動が低いことを表し、赤色の色調は組織活動が高いことを表します。したがって、活動が増加または減少した領域は、光学的評価だけで決定できます。
評価における2番目の重要な側面はシンチグラフィー値であり、通常はパーセントでTcTU(甲状腺テクネチウムの取り込み=甲状腺によるテクネチウムの取り込み)として与えられます。これは、最終的に甲状腺に吸収された注射器(テクネチウムの形で)によって与えられた放射能の量です。通常、値は2%未満です。これは、核医学の医師が他の所見と組み合わせて考えられる疾患を評価するのに役立ちます。
癌
甲状腺シンチグラフィーでは、がんが存在するかどうかを判断できません。ヒントしか出せません。
たとえば、超音波で触知または検出される甲状腺結節がシンチグラフィーで弱い活動しか示さない場合(冷結節)、それは癌性腫瘍である可能性があります。情報を得るためには、通常、いわゆる細針生検が推奨されます。得られた細胞の検査は疑いを裏付けるかもしれないし、しないかもしれない。甲状腺自体のシンチグラフィーによる放射線被曝は低すぎて、がんの発生に深刻なリスクをもたらすことはありません。
冷たい結び目
甲状腺の冷たいしこりは、シンチグラフィー中に甲状腺の一部の領域が他の甲状腺の放射能を吸収しないか、少なくとも大幅に低下する場合です。
シンチグラフィー中に作成された画像(シンチグラム)では、これは通常、甲状腺の他の部分と色が対照的な領域として表示されます。したがって、甲状腺ホルモンを生成しないのは組織です。たとえば、それは無害な水で満たされた嚢胞である可能性があります。ただし、甲状腺がんが存在する場合があるため、安全のために冷たい結節をサンプリングして検査する必要があります。
この目的のために、いわゆる細針生検が行われます。局所麻酔下で、超音波ヘッドによる視覚制御下で、医師は長い針で結び目から組織サンプルを採取します。異常な細胞が見つかった場合、甲状腺の外科的切除が通常推奨されます。冷たい結節の名前は、温度差からではなく、シンチグラフィーでの表現に由来しています。弱い放射能は通常青色で表示されます。
ホットノット
シンチグラフィーで放射能の強い領域が残りの甲状腺組織よりも目立つ場合、これは熱い結節としても知られています。放射能が高いほど、しこりが赤く表示されます。これは、実際の温度差ではなく、命名を正当化します。
炎症の可能性との関連もありません。ホットノットは、甲状腺の活動が増加した領域、つまり甲状腺ホルモンの産生が増加した領域を表しています。これらは、いわゆる自律ノードまたは焦点オートノミーです。これらは、体の制御メカニズムに関係なく、過剰なホルモンを生成する領域です。これらが特に活発である場合、振戦、動悸、落ち着きのなさなど、多機能の兆候が現れます。
それらは外科手術または放射性ヨウ素を用いた放射線療法(放射性ヨウ素療法)によって治癒することができます。悪性の病気は、しこりもできなければ、しこりができてもかなり起こりそうにありません。したがって、温かいしこりの場合、通常、細針生検(変化した細胞を調べるためのサンプリング)は適切ではありません。
リスク
甲状腺シンチグラフィーは非常に低リスクの検査です。放射線被曝は非常に少ないです。
子供が奇形を発症する可能性があるため、妊娠中の女性だけが危険にさらされています。したがって、妊娠はシンチグラフィーに反対しています。いわゆるヨウ素アレルギーの人には危険はありません。ヨウ素ではなく、ヨウ素を含む造影剤の他の成分を対象とするアレルギーです。ただし、これらはシンチグラフィーでは使用されません。
期間
甲状腺のシンチグラフィーは通常、放射性物質の注入から実際の測定が完了するまでに30分以内かかります。測定が完了したら、放射性放射線が数時間放出されていることを確認する必要があります。妊娠中の女性、授乳中の女性、子供との密接な接触は、この間は避けてください。遅くとも翌日までに放射能が減衰し、物質が尿中に排泄されるため、仲間の人間に危険はありません。
カルビマゾール
カルビマゾールは甲状腺の機能を阻害し、したがってホルモン産生を阻害する薬剤です。機能不全の場合に使用されます。甲状腺機能への影響のため、シンチグラフィーの結果にも影響を与えます。したがって、可能であれば、検査の数日前に中止する必要があります。それにもかかわらず、カルビマゾールの影響下で検査が実施される場合、これは評価において考慮されなければならない。
放射線被ばく
放射性放射線を使用しているため、多くの人が甲状腺シンチグラフィーを恐れています。この検査中は非常に低いレベルの放射線にしか曝されないので、恐怖は大部分が正当化されません。
とにかく、私たちの体は日常生活で低レベルの放射線を経験します。長距離飛行など、状況によってはそれよりも高くなります。地域差もあります。甲状腺のシンチグラフィーによる追加の放射線被ばくは、6か月の自然放射線被ばくとほぼ同じです。検査の徴候がある場合、利点は低リスクを上回ります。
妊娠中の女性には例外があり、成長する子供に対する放射線被ばくの起こり得る結果は特に致命的であろう。したがって、妊娠中に甲状腺シンチグラフィーを行うべきではありません。小児では、長所と短所を比較検討する必要がありますが、原則として、年齢と体重に合わせた線量でシンチグラフィーを実施できます。

















.jpg)
