大腸がん検診
前書き
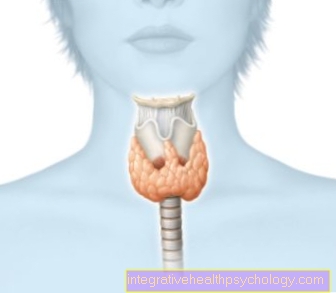
結腸がんスクリーニングという用語は、腸の悪性変化を早期に発見するための特別なスクリーニングプログラムを意味します。
大腸がんのスクリーニングは、大腸がんを発症するさまざまなグループの個々のリスクに基づいています。予防的健康診断の正確な時間と頻度は、これらの特定のリスクグループの1つに分類されている人によって異なります。
大腸がんの家族歴がある人は特にリスクがあります。
炎症性腸疾患に苦しむ患者はまた、早期に結腸癌スクリーニングプログラムに参加することが推奨されます。
原則として、結腸癌を発症するリスクが高い場合、結腸癌のスクリーニングは若い年齢で行うべきです(25〜30歳)開始できます。重大なリスクのない人は、遅くとも50歳までに大腸がんスクリーニングプログラムに登録する必要があります。この推奨は、結腸癌のリスクが50歳から大幅に増加するという事実によって正当化できます。
50歳以上の患者の腸がんスクリーニングを実施するための費用は、法定健康保険会社によって部分的にカバーされています。これは、毎年の便検査の準備と、結腸癌検診の一部としてのいわゆる直腸指診の実施の両方に費用がかかることを意味します。
トピックの詳細を読む: 大腸内視鏡検査の費用
55歳から大腸内視鏡検査も行われます。
大腸がんのスクリーニングには、さまざまな検査法があります。一部の患者では、これらの方法の1つを実行するだけで、腸領域の悪性変化の存在を除外できます。ただし、多くの場合、いくつかの検査方法を組み合わせることは理にかなっています。
どのような方法がありますか?
使用される最も一般的な腸がんスクリーニング手順には以下が含まれます:
-
便中の目に見えない血液残留物の検査(潜血検査)
-
直腸の触診(直腸指診)
-
大腸内視鏡検査(大腸内視鏡検査)
-
仮想結腸鏡検査(CT結腸鏡検査)
- 特別な臨床検査
続きを読む: 大腸がんをどのように認識していますか?
大腸がんスクリーニングのさまざまな方法が医療診断で利用できます。それらはすべて、適用、精度、およびその後の治療オプションの分野が異なります。大腸内視鏡検査は、予防策として非常によく使用されます。 55歳から健康保険会社から支払われ、最も正確な診断手順の1つであり、粘膜や大腸の壁の変化を早期に検出して治療することさえできます。ポリープは、がんの前駆体である可能性がありますが、小さな限局性のがん病巣でもあり、「結腸内視鏡検査」としても知られている結腸内視鏡検査ですぐに除去できます。実験室での悪性細胞の検査は、もう一つの重要な予防策です。
さらに、大腸癌の予防において、大規模な検査を簡単な手順として使用できます。これは確定診断を提供せず、その有益な価値は限られていますが、肯定的な結果は腸内の悪性成長の重要な初期兆候を提供する可能性があります。この検査では、腫瘍を示す可能性のある最小の目に見えない血液の痕跡が検出されます。
デジタル直腸触診検査も安価で迅速に実施できますが、その意義は限られています。これは、直腸と前立腺の全体的な変化を調べるためにのみ使用できます。
遺伝子診断は、特に大腸がんの家族歴がある若い人にとって重要な予防策です。大腸がんの可能性を高める特定の遺伝子は若い年齢で特定できます。結果が肯定的である場合、他の予防措置、例えばより頻繁な結腸内視鏡検査を使用する必要があります。
結腸癌を早期に診断するために、CT検査、血液検査、いわゆる「腫瘍マーカー」の決定、ならびに被膜結腸内視鏡検査または他の多くの最新の方法も使用できます。しかしながら、それらの効率は日常の臨床診療においてまだ彼ら自身を主張しておらず、彼らはまだ日常の予防的ケアの場所をもっていません。
便中の血液検査(潜血検査)
便の上または中の血液沈着物は、常に肉眼で見えるわけではありません。
いわゆる潜血検査を実施すると、便中に隠れた血液も検出され、結腸癌の存在の初期の疑いが引き起こされる可能性があります。
このような血液の沈着は、腸管の領域に開いた領域を引き起こす腸のポリープまたは腸の腫瘍に起因する可能性があります。
大腸がん検診の一環として、潜血検査が定期的に年1回実施されています。 50歳に達した患者の場合、この検査を実施するための費用は、法定保険と民間健康保険の両方で完全にカバーされます。
この大腸がんのスクリーニング法だけで、ポリープと腫瘍の25〜30%を早期に特定できます。
潜血検査が陽性である場合、結腸鏡検査を直ちに実施する必要があります。このようにして、必要に応じて結果を確認できます。
あなたは下記にもご興味がおありかもしれません: 血液中の結腸癌を検出できますか?これらの結腸直腸癌検査は存在し、非常に信頼性が高いです!
直腸指診(直腸の触診)
いわゆる「直腸指診」は、大腸がん検診の一環として定期的に実施すべき簡易検査法です。
この検査の過程で、医師は肛門部を検査し、直腸を指で感じます。
このようにして、肛門の領域の変化を早期に検出できます。
直腸指診も前立腺がん検診の一環として行われています。
この大腸がんスクリーニング方法を使用すると、直腸の領域にある腫瘍の約半分を検出できます。
しかし、直腸指診は、高位の腫瘍の結腸がんの予防には適していません。
この件について詳しくは、次をご覧ください。 前立腺チェック
大腸内視鏡検査(大腸内視鏡検査)
この形態の結腸癌検診は通常、特別な専門的診療(消化器病、消化器疾患の医師)または病院で外来患者ベースで行われます。
実際の大腸内視鏡検査の前に、患者が腸管を完全に空にして洗浄する必要があります。この方法でのみ、主治医は結腸癌のスクリーニング中に腸管粘膜を正確に評価することができます。
腸を空にし、きれいにするために、下痢はミラーリングの前日に取られなければなりません。その後、十分な量の液体を用意することをお勧めします(水かりんごジュース)取り込む。
胃腸管は、結腸内視鏡検査が始まるまで、可能な限り透明な液体を排泄し、それによって残っている糞便の堆積物を取り除くことができます。
結腸がんスクリーニングの準備は、検査を受ける患者が非常に真剣に受け止めるべきです。成功した、意味のある結腸内視鏡検査は、結腸が十分に洗浄されている場合にのみ実行できます。
この形態の結腸癌検診の直前に、主治医が直腸指診を行います。必要に応じて、患者は軽い鎮静を受けることができます。
実際の大腸内視鏡検査中、軟性内視鏡(一体型カメラ付きホース)肛門から腸に導入されます。このデバイスは、大腸から小腸に沿って、1つずつ進められます。
前方に押し出されている間に、腸管にも空気が慎重に導入されます。空気の流入の結果、腸壁が広がり、関連する視認性が向上します。
内視鏡が小腸まで進められるとすぐに、実際の大腸がんのスクリーニングが始まります。内視鏡をゆっくりと引き出しながら、腸粘膜を断面ごとに観察できます。
内視鏡のカメラヘッドは、検査中に柔軟に前後に動かすことができ、このようにして、粘膜の状態の理想的な概観を可能にします。
この形態の結腸癌スクリーニングの期間は、ほとんどの場合約20分です。
一般的に、全体の手順はほとんど痛みがありません。
一部の患者は、内視鏡を前方に押すのが不快であると感じるだけです。
このタイプの結腸がんスクリーニングのもう1つの利点は、粘膜に起こりうる変化(たとえばポリープ)大腸内視鏡検査中に削除できます。
したがって、それは結腸癌の前駆体をすぐに取り除くことができる早期発見検査です。
試験後は、休憩を取ることをお勧めします。大腸内視鏡検査中に鎮静剤を投与された患者は、約1〜2時間診療を受けます。
患者の循環器系が安定し、意識が完全に回復するとすぐに、家族と共に退院することができます。
ほとんどの医療処置と同様に、結腸内視鏡検査で結腸癌をスクリーニングすることには特定のリスクがあります。
ただし、一般的には、経験豊富な専門家による大腸内視鏡検査が最も安全で穏やかな検査方法の1つであると想定できます。
まれに、腸粘膜が損傷することがあります。出血は少数の患者でのみ観察できます。
腸壁を刺す(いわゆるミシン目)組織サンプルを採取する際に完全に除外することはできませんが、大腸がんのスクリーニング中にまれに起こることの1つです。
穿孔のリスクは、炎症性腸疾患に苦しむ患者に対してのみ増加します。しかし、これは腸壁のすでに深刻な障害に関連しています。
夕暮れ時に腸がん検診を実施している患者さんは、投与された薬剤に対してアレルギー反応を起こすことがあります。
仮想結腸鏡検査
仮想結腸内視鏡検査は、結腸がんのスクリーニングの過程で行われる新しい検査方法の1つです。
この手順により、医療機器で身体を貫通する必要なく、仮想結腸鏡検査が可能になります。
仮想結腸鏡検査が行われている間、腹部のコンピュータ断層撮影または磁気共鳴断層撮影の断層撮影画像が作成されます。特別な3Dコンピュータプログラムを使用して、決定されたスライス画像を腸管の3次元画像に変換できます。次に、消化管全体を画面上の専門家が異常がないか検査します。
結腸直腸癌のスクリーニングのためのこの検査方法の欠点は、特に小さくて平坦な結腸ポリープが見落とされる可能性があるという事実です。また、ポリープが発見されてもすぐに除去することはできません。専門医が画面上に腸ポリープを見つけた場合、異常を取り除くために通常の結腸鏡検査を手配する必要があります。
カプセル結腸鏡検査
従来の大腸内視鏡検査を受けたくない患者は、代わりにカプセル結腸内視鏡検査を使用した大腸がんのスクリーニングを検討できます。
この形態の結腸癌スクリーニングは、従来の検査方法よりも合併症が少ないと考えられています。
カプセル結腸内視鏡検査は、痛みからの完全な自由と非侵襲的な実装が何よりも印象的です。多くの患者が通常の大腸内視鏡検査中に不快感を感じたり、困惑したりすることさえあるので、カプセル結腸鏡検査はまったく新しい可能性を提供します。
さらに、この検査方法では、鎮静や鎮静は必要ありません。
大腸内視鏡検査の開始時に、患者は大きな細長い錠剤のサイズのカプセルを飲み込む必要があります。その滑らかな表面のおかげで、カプセルは特に飲み込みやすくなっています。
その後、カプセルはそのまま数時間かけて消化管を通過し、便中に排泄されます。
カプセル自体には、毎秒約35画像で腸管の内部を描写する光学技術が搭載されています。記録された画像も特に高解像度で、腸管通過中に外部に送信されます。
検査時間全体を通して患者がベルトに装着する必要がある特別なレシーバーデバイスを使用して、これらの画像を記録します。
腸管通過後、排泄されたカプセルはトイレで簡単に処分できます。結腸癌の結腸内視鏡検査に反対し、カプセル結腸内視鏡検査を支持する患者は、この方法の信頼性が比較的低いことを認識している必要があります。
さらに、結腸ポリープは、カプセル結腸内視鏡検査中には削除できません。つまり、そのようなポリープが見つかった場合でも、通常の結腸鏡検査を実施する必要があります。
大腸がんのスクリーニングの一部としてのカプセル結腸内視鏡検査は、すべての胃腸科診療で実施されるわけではありません。ほとんどの場合、患者は専門医の診察を受ける必要があります。
カプセル結腸内視鏡検査の実施費用は、現在約1000ユーロです。法定保険と民間健康保険の両方がこれらの費用をカバーするのはまれなケースです。費用の払い戻しを受ける権利はありません。
カプセル結腸内視鏡検査を受けることを決定した患者は、費用の払い戻しについて健康保険会社に直接連絡する必要があります。
さらなる予防策または予防策
結腸がん検診の最も重要な形態は、個々のライフスタイルのターゲットを絞った調整です。
運動不足、太りすぎ、高脂肪食の摂取、アルコールやニコチンの摂取は、腸のがんを発症する最も重要な危険因子です。
このため、 食事の変更 大腸がんの予防にすでに大きな役割を果たしています。
家族の理由などですでに曝露している患者は、高脂肪食の頻繁な摂取を避けるべきです。
たくさんの繊維と十分な果物と野菜を含むバランスの取れた食事は、結腸癌のリスクを大幅に減らすことができます。
さらに、短いスポーツユニットは少なくとも週に3日は完了する必要があります。多くの場合、夕方の短い散歩でさえ、結腸癌を効果的に予防するのに役立ちます。
ニコチンとアルコールの消費も制限または完全に停止する必要があります。
大腸がんのスクリーニングはどの程度有用ですか?
ほとんどのスクリーニング検査と同様に、結腸がんのスクリーニングは不必要に思えるかもしれません。大腸癌を発症する可能性は低いですが、早期発見が非常に重要です。がん治療においては、がんの早期発見が最も重要な予後因子であり、大腸内視鏡検査の助けを借りて、ポリープや結腸がんの前駆体を早期に発見し、取り除くことができます。
この段階では、細胞はまだ体内に分布しておらず、変化はまだ腸に損傷を与えていません。結腸癌のスクリーニングは非常に重要な診断基準であり、病気の場合に癌の治癒とタイムリーな治療の可能性を高めます。結腸がんのスクリーニングは成人で最も一般的ながんの1つであるため、特に集中的でよく研究されています。
迅速なテストはどのくらい安全ですか?
今日、多くの迅速な検査と簡単な結腸直腸癌スクリーニング法が研究されています。しかし、日常の診療では、大腸がんによる出血を早期に発見するための簡易検査法として、血便検査という便検査が依然として存在しています。ただし、テストのセキュリティは限られています。出血は初期段階ではめったに起こらず、この検査は既存の腫瘍でも信頼できる診断を提供できません。一方、腫瘍や出血が腸で発生していなくても、多くの場合偽陽性の結果が出ることがあります。したがって、迅速検査の安全性は厳しく制限されていますが、それでも、簡単な手順で重要な疑いのある診断を確認するのに役立ちます。
何歳で予防ケアに行くべきですか?
予防年齢は、個々のリスクによって、または以前の適応症と変化に基づいて異なります。罹患していない成人には、しかしながら、医学的見地から予防的検査が理にかなっている特定の年齢制限があります。研究では、疾患のリスクが50歳を超えるとより強く増加することが示されているため、最初の予防的検査もこの年齢で推奨されます。
50歳から毎年、大便検査と直腸指診が推奨されます。 55歳から、結腸鏡検査も予防策として医学的に推奨されます。これはより複雑な手順であり、ポリープなどの変化はゆっくりとしか成長しないため、約10年ごとに予防的に行われます。異常な便検査または以前に診断された腸の異常の場合、結腸鏡検査はより頻繁に、例えば2年ごとに行われるべきです。
特別なリスクのケースでは、結腸鏡検査は、個人の決定に従って2か月ごとに実行できます。第1度の大腸がんの症例に罹患している人は、遅くとも45歳から最初の大腸内視鏡検査を受けることも推奨されています。
あなたは下記にもご興味がおありかもしれません: 大腸がんは遺伝性ですか?
どのくらいの頻度で健康診断に行くべきですか?
予防ガイドラインは統計値と病気の頻度に基づいています。すべてのリスクグループの人々において、以前の病気がなくても、50歳までに結腸癌の発生率が増加することが示されています。このため、健康保険会社の推奨する診察時間を守り、55歳から10年ごとに大腸内視鏡検査を受けることをお勧めします。特に、腸壁のポリープやその他の変化がすでに検出されている場合は、医師の提案する予防検査を実施して、自分の安全を守る必要があります。
健康保険は支払いますか?
健康兆候や診断が疑われる場合、および通常の予防的検査の一環として検査が推奨される場合、健康保険はこの形式の医療診断を支払います。勧告によれば、便検査は50歳から毎年支払われ、結腸鏡検査は55歳から10年ごとに支払われます。高リスクの患者の場合、個人のリスクは医師によって評価され、その後、予防検査が行われ、費用が支払われる必要があります。大腸内視鏡検査中に異常が発見された場合は、より細かい間隔でさらに予防的検査を行うことができます。たとえば、小さなポリープの場合、ミラーリングは5年ごとに行う必要があり、より高度な変更の場合はより頻繁に行う必要があります。
費用はいくらですか?
結腸がんスクリーニングの費用は比較的高いため、推奨される最低年齢の前に実施されることはめったにありません。当然のことながら、自己負担で早期に予防検査を実施することができます。ただし、大腸内視鏡検査は、麻酔と鎮静を除いて、多くの場合300ユーロを超える費用がかかります。
詳細については、「大腸内視鏡検査の費用」を参照してください。
ただし、便検査(血液培養)の検査は、個別に取得して実行することができます。それらは薬局で安く入手できます。
大腸がんのスクリーニングはどの医師が行いますか?
どの医師も、便の血液検査などの検査を処方して実行できます。特にかかりつけの医師は、初の予防健診の窓口です。ただし、大腸内視鏡検査を行うには、短期間の入院が必要です。これは通常外来で行うことができるため、診察の数時間後にクリニックを離れることができます。検査は消化器専門医である消化器専門医によって行われます。ほとんどの病院には、このタイプのミラーリングを行うことができる内視鏡センターがあります。
大腸がんとは実際には何ですか?
結腸がんは、原則として腸のどの部分にも発生する可能性があります。小腸、大腸、肛門部の両方が影響を受ける可能性があります。
ほとんどの場合、結腸がん(同義語:大腸癌、結腸癌、直腸癌)しかし、結腸の端部に現れるがんの一種です。
結腸癌の悪性細胞は、主に腸管を覆う粘膜から発生します。大腸がんの最も一般的な形態は、直腸がんと大腸がんです。
直腸がんの場合、変性した細胞は、腸の最後の部分である直腸(直腸)。一方、結腸がんは、大腸のより経口的に位置する部分に現れます。
大腸がんの原因
結腸癌の発生の正確な原因はほとんど解明されていません。しかし、確かなことは、結腸がんのスクリーニングの過程で早期に検出および除去できる特定の前駆体構造(腸ポリープ)があることです。
さらに、特定の患者グループでは、さまざまな形態の結腸癌の発生が観察されます。
このため、結腸癌を発症するリスクを高めると言われている要因が説明されています。これらのリスク要因には次のものがあります。
-
非常に太りすぎ
-
長年のニコチン消費
-
体を動かさない生活
-
低繊維食
-
アルコール消費量
-
慢性炎症性腸疾患(クローン病、潰瘍性大腸炎)
-
家族の背景
この件について詳しくは、次をご覧ください。 大腸がんの原因は何ですか?とリンチ症候群
結腸がんの症状
結腸がんの症状は、正確な場所によって大きく異なります。ただし、変性した細胞を早期に検出すると患者の予後を大幅に改善できるため、特別な警告サインを観察する必要があります。
しかし、腸領域の腫瘍は、症状を引き起こすことなく長期間にわたって発症することがよくあります。このため、大腸がんのほとんどの形態は、適切な大腸がんのスクリーニングなしでは末期に診断されます。
それにもかかわらず、以下の症状が発生した場合、患者は直ちに専門医に相談する必要があります。
-
便中または便中の血液
-
少なくとも1週間以上発生する腸のけいれん
-
悪臭のするスツール
-
排便習慣の変化(例:下痢と便秘の切り替え、頻繁な排便、鉛筆の細い排便)
-
胃痛
-
鼓腸を伴う便または粘液の意図しない排出
-
不明瞭な減量
-
食欲不振、落ち着きのなさ、疲労感
-
寝汗
-
持続的な発熱
-
腹部の触知可能な硬結
この件に関する詳細情報は、次の場所にあります。 結腸がんの症状
さらに詳しい情報
大腸がんスクリーニングの詳細については、次のリンクを参照してください。
- 大腸内視鏡検査
- 大腸内視鏡検査期間
- 腸ポリープ
- 大腸がんを検出する
- 大腸がん
- これらの結腸癌検査は存在し、それらはとても信頼できます!
- 結腸がんの遺伝子検査-いつそれが意味をなすのですか?



.jpg)